高尿酸血症
高尿酸血症是人体内嘌呤代谢紊乱、血液中尿酸增多而引起的一种疾病。最新流行病调查显示,我国有1.8亿人患高尿酸血症,它已成为继高血压、高血脂、高血糖之后的“第四高”。高尿酸血症是痛风的发病基础,是不容忽视的健康问题!
尿酸是怎样在人体内代谢的
尿酸是嘌呤核苷酸的分解代谢产物
人体尿酸的来源可分为两部分: 外源性尿酸,占体内尿酸的20%,从富含嘌呤或核蛋白的食物转化而来; 内源性尿酸,占体内尿酸的80%,由体内氨基酸、核苷酸及其他小分子化合物合成的核酸分解代谢而来。
正常情况下人体内尿酸含量平均为1200mg(毫克),每天产生750mg,排泄500~1000mg,其中三分之一约200mg在大肠内分解,三分之二约600mg由肾脏排泄。 由此可见,内源性合成为体内尿酸的主要来源,而在尿酸排泄中 肾脏起主要作用。
什么是高尿酸血症
大多流行病研究中,正常尿酸水平男性为420μmol/L(微摩尔/升),女性为360μmol/L,超过这个值就是高尿酸血症。
尿酸水平升高而无痛风发作或结石生成称为无症状高尿酸血症。
随着对高尿酸致病性认识的不断深入,“高尿酸治疗”的策略也在不断演变。既往认为按照高尿酸血症的自然病程可分为无症状高尿酸血症、急性痛风性关节炎发作期、痛风间歇期、痛风石和慢性关节炎。

最近的研究利用高分辨率和高度特异性成像技术,如双能CT和超声,发现在无症状高尿酸血症患者中,85%~90%的患者在首次痛风发作之前,关节和肌腱中就已有尿酸盐沉积和慢性炎症了,而且在急性炎症完全消退后仍持续存在。
因此,有人建议把高尿酸血症和痛风之间的关系重新划分见下表。

慢性高尿酸血症的危害
长期以来,尿酸一直被认为是惰性的嘌呤代谢终末产物。然而越来越多的证据表明,慢性高尿酸血症除造成体内尿酸盐沉积、引起痛风外,还是高血压以及代谢综合征、慢性肾脏病与心血管疾病的独立危险因素。

如何治疗高尿酸血症
高尿酸血症的治疗分药物治疗和非药物治疗,国内外指南和专家对药物治疗意见并不一致,但 对非药物治疗却众口一词,极力推荐。
高尿酸血症的非药物治疗
●饮食控制
应采取低热能膳食,保持理想体重,避免高嘌呤饮食。 含嘌呤较多的食物主要包括动物内脏、沙丁鱼、蛤、蚝等海味及浓肉汤,其次为鱼虾类、肉类、豌豆等,而各种谷类制品、水果、蔬菜、牛奶、奶制品等含嘌呤较少。严格戒饮各种酒类,每日饮水应在2000毫升以上。
●体重
如体重超标,应适当减肥。
●药物影响
有些药物,如酒精、小剂量阿司匹林、青霉素、吡嗪酰胺、乙胺丁醇、利尿剂、胰岛素、烟酸、环孢霉素A等,可影响尿酸排泄,应在医生指导下使用。
●防止伴发病:
需同时治疗伴发的高脂血症、糖尿病、高血压病、冠心病、脑血管病等。
高尿酸血症的药物治疗建议
目前国内外指南对是否治疗高尿酸血症意见虽不相同,但逐渐趋于一致。与欧美专家相比,中国和日本专家的治疗意愿更为积极。
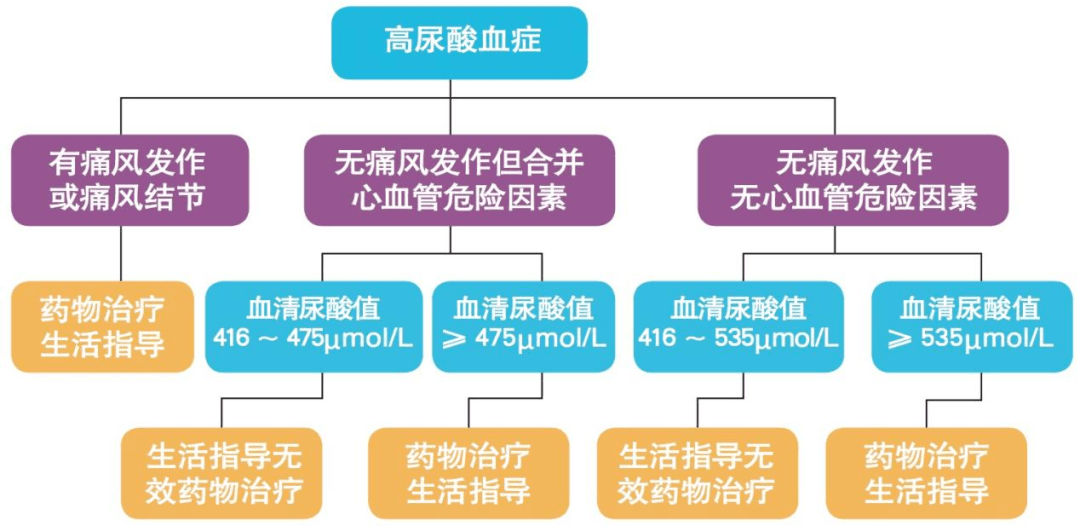
下图是中国指南治疗高尿酸血症的路线图,其中心血管危险因素指肾功能障碍、尿路结石、高血压、高脂血症、缺血性心脏病、糖尿病等。

2020年美国风湿病学会痛风治疗指南建议如下 :
●对于有一个或多个皮下痛风石的患者,对于因痛风引起的影像学损害(任何形式)的患者,对于痛风发作频繁(每年发作超过2次)的患者,我们强烈建议开始降尿酸治疗。
●对于以前经历过不止一次复发但不常复发(每年发作少于2次)的患者,我们有条件地建议开始降尿酸治疗。
●对于第一次发作的患者,我们有条件地反对降尿酸治疗,但以下情况除外:
①对于首次发作且有慢性肾病>3期,血尿酸>420μmol/L或有尿路结石的患者,我们有条件地建议开始降尿酸治疗;
②对于无症状高尿酸血症的患者,我们有条件地反对开始任何药物降尿酸治疗。
治疗目标
降尿酸的药物和治疗目标
常用的降尿酸药物有两大类,分别是抑制尿酸生成的别嘌呤醇和非布司他,以及促进尿酸从肾脏排泄的苯溴马隆。一般一种药物即可有效控制尿酸水平,如一种药物疗效不佳,可联用两种药物,但同类药物别嘌呤醇和非布司他不宜联用。
降尿酸的目标应该是血尿酸水平<360μmol/L。对于严重(痛风石、慢性关节病、经常发作)的痛风患者,血清尿酸水平应<300μmol/L。长期治疗的过程中,不建议血清尿酸<180μmol/L。

开始服用降尿酸药物时,由于尿酸骤然降低,原先体内存在的尿酸晶体消融,可能诱发痛风发作。所以大多数指南都建议要同时给予秋水仙碱或非甾体消炎止痛药,预防痛风发作。预防时间各指南建议不等,为2~6个月。
人们观察到降尿酸作用越强,出现急性痛风的可能越大,例如,在用Pegloticase(普瑞凯希)治疗的前几个月,80%患者出现急性痛风。与之相反,降尿酸治疗初始用药剂量低,缓慢增加剂量,是预防复发的一个组成部分,即采用 “低剂量开始,缓慢加量”的策略。在对患者进行教育后,降尿酸药物缓慢加量,很多患者 选择不用预防性抗炎药,也没有遭遇更多的复发。
高尿酸血症的防治误区
0 1、高尿酸和痛风是一个古老的疾病,也是研究得比较透彻的疾病,理应有很好的防治效果,但事实却并非如此。
0 2、有的患者不知道需要持续用药,而是一旦尿酸降为正常就停止降尿酸药物,结果导致尿酸水平反弹、痛风复发。
0 3、还有的患者看到药物说明书上很多副作用,就不再服药。说明书上列出的诸多副作用,是为了让患者提高警惕,但并不是每个人都会出现副作用,只要我们密切监测,就可以及早发现、及早处理副作用,使其损害降到最低点。
应充分认识到高尿酸血症是一种慢性、全身性疾病,可导致多个靶器官的损伤,可能影响患者预后,并与痛风、肾结石、慢性肾脏病、心脑血管疾病、糖尿病、高血压密切相关。医患应密切合作,为每位患者量身定制治疗方案,并密切监测疗效和副作用,必要时及时调整方案,使获益最大化、副作用最小化。